Aroa Megías Galán y Miguel Ángel Maroto Serrano – ¿Cómo se diagnostica el Alzheimer?
¿CREES QUE UN FAMILIAR TUYO PODRÍA TENER ALZHEIMER?
Es un diagnóstico que nadie quiere escuchar porque no, a día de hoy sigue sin cura. Es comprensible que, a menudo, el enfermo niegue que le ocurra nada. Es duro reconocer que algo en tu cabeza no funciona como debería.
¿SABES LO IMPORTANTE QUE ES DIAGNOSTICAR A TIEMPO?
Al detectarlo en las primeras fases:
• El paciente comenzará la estimulación neuro-cognitiva pronto. Su cerebro permanecerá ágil por más tiempo.
• Recibirá de forma temprana la medicación más adecuada.• Los familiares sabrán desde un principio qué ocurre y no se sentirán desorientados: ¿qué le pasa a mamá…?
El Alzheimer es un trastorno progresivo que mata a las neuronas. Cuanto más avanza, más morirán.
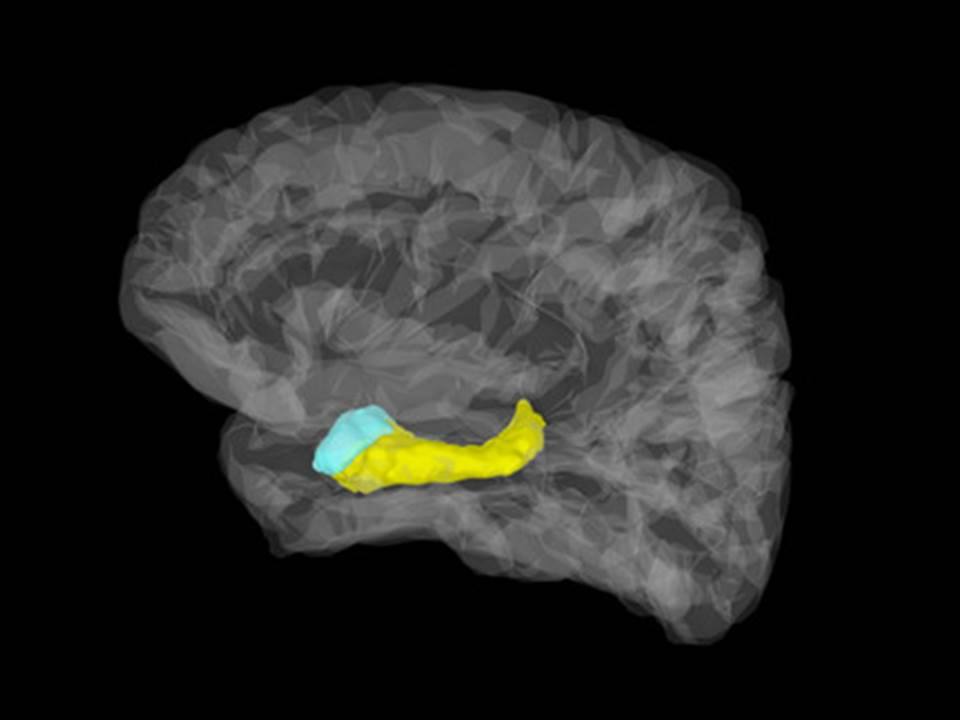
ÁREAS AFECTADAS DEL CEREBRO
No todo el cerebro se ve afectado. Las lesiones se localizan en áreas bien definidas que explican la sintomatología.
Vamos a aproximarnos de forma sencilla a la anatomía de estas zonas:
1. Las lesiones empiezan siempre en el hipocampo y en las amígdalas.
-El hipocampo tiene mucho que ver con la memoria y la orientación. Es un órgano situado dentro del lóbulo temporal intermedio y forma parte del sistema límbico.
-La amígdala, que nada tiene que ver con las amígdalas de la garganta, es el principal núcleo de control de nuestras emociones. Es una estructura subcortical situada en la parte interna del lóbulo temporal medial.
2. Más tarde, las lesiones se extienden a zonas de la corteza cerebral, en particular a los lóbulos frontales que intervienen en la vida social y las relaciones con las personas.
A medida que mueren las neuronas, las funciones cerebrales van desapareciendo. Esto hace que el paciente cada vez vea más mermada su comunicación y su autonomía.
¿ES SENCILLO DIAGNOSTICAR EL ALZHEIMER?
El diagnóstico de Alzheimer puede hacerse de 16 a 22 meses después de los primeros síntomas.
• Cuadro demencial:
-Pérdida de memoria que normalmente detectan los familiares o la pareja.
-Dificultad para comunicarse o encontrar las palabras.
-Dudas de razonamiento, a la hora de realizar tareas complejas, de planificación y organización.
-Desorientación y confusión.
• Comienzo lento y deterioro progresivo. Puede pasar desapercibido hasta que llega un momento en que los familiares se dan cuenta de repente, de forma brusca. En ese momento, echando la vista atrás, comprenden situaciones vividas con el paciente a las que no encontraban explicación.
• Ausencia de otro tipo de patologías que pudieran explicar estos síntomas.
• Cambios en la personalidad, depresión, ansiedad, agitación, etc.
¿QUÉ HAGO SI SOSPECHO QUE UN FAMILIAR PUEDE TENER ALZHEIMER?
Acude al médico con él o ella.
Es importante que conozcas qué aspectos se van a evaluar para determinar si estamos ante un deterioro cognitivo o no.
1. Entendamos el problema.
El médico nos preguntará por los síntomas (pérdida de memoria, cambios en la personalidad…) También es importante informar de cuándo comenzaron y de la frecuencia con la que ocurren, además de si han empeorado.
2. Revisión de la historia clínica.
El médico recabará información acerca de enfermedades físicas y mentales de la actualidad o del pasado, o de los familiares (anamnesis). También tendrá en cuenta si está tomando medicación.
3. Evaluación del estado de ánimo y del estado mental.
Aquí se realiza la evaluación neuropsicológica del paciente para evaluar el deterioro cognitivo en memoria, atención, funciones ejecutivas, etc..
4. Examen físico y pruebas diagnósticas.
Presión arterial, la temperatura, análisis de sangre, etc. para ayudar a detectar otras enfermedades, como la anemia, la diabetes y otras enfermedades que pueden causar confusión en el pensamiento, problemas de concentración y otros síntomas que son similares a los que encontramos en las demencias.
5. Examen neurológico.
Técnicas que descartan posibles tumores cerebrales, acumulación de líquido en el cerebro, etc. Pueden mostrar los mismos síntomas que una demencia pero sin ser la enfermedad de Alzheimer.
¿QUÉ PRUEBAS ESPECÍFICAS SE HACEN?
A) EXAMEN NEURO-PSICOLÓGICO.
Son test que evalúan la alteración de la memoria y las funciones intelectuales. Los realizan neuropsicólogos.
La evaluación cognitivo-conductual es imprescindible para el diagnóstico. Se dispone de un gran número de escalas de referencia según la fase de la enfermedad.
¿Qué analizan estos test?
• Atención.
• Memoria.
• Lenguaje.
• Habilidades visoespaciales.
• Funciones ejecutivas.
• Pensamiento abstracto y razonamiento…
¿Y cuando ya tenemos los resultados?
Nuestro objetivo es ejercitar las funciones que estén alteradas pero aún no completamente deterioradas. Buscamos mantenerlas lo mejor posible.
Aquellas funciones muy deterioradas ya no se pueden recuperar. Por eso, insistimos, es crucial el diagnóstico precoz.
¿Cuáles son los criterios que utilizamos para diagnosticar?
Los criterios diagnósticos están estandarizados y son internacionales. Los más utilizados en nuestro país son:
• Manual Diagnóstico y Estadístico de enfermedades mentales (criterios DSM V de la American Psiquiatric Association).
• National Institute of Aging y Alzheimer´s Association (criterios NINCS-ANDRA).
B) NEUROIMAGEN.
Las técnicas de neuroimagen nos permiten ver imágenes en vivo del cerebro.
La resonancia nuclear magnética (RNM) es la prueba más asequible hoy en día. Además, podemos hacer seguimiento del avance en el tiempo y evaluar el efecto del tratamiento aplicado.
También existen otros medios como la tomografía por emisión de positrones (PET), la de fotones (SPECT), y la electroscopia de protones (ERM-H1).
C) MARCADORES BIOQUIMICOS.
Los marcadores bioquímicos son hormonas, enzimas, anticuerpos u otras sustancias detectadas en la orina u otros líquidos corporales o tejidos que son posibles indicadores de una patología.
Los marcadores bioquímicos de la enfermedad de Alzheimer son la proteína Tau y otras proteínas derivadas de neurofilamentos o sinapsis: la proteína b-amiloide en el líquido cefalorraquídeo, la proteína precursora de amiloide y sus derivados, apolipoproteínas….
D) BIOMARCADORES EN EL LIQUIDO CEFALORRAQUIDEO (LCR)
El líquido cefalorraquídeo es un líquido incoloro que baña el encéfalo y la médula espinal. Numerosas enfermedades alteran su composición.
Los biomarcadores de la enfermedad de Alzheimer presentes en el líquido cefalorraquídeo más estudiados es la proteína b42-amiloide la proteína tau y la proteína tau fosforilada. La disminución de la proteína b42-amiloide y el aumento de la proteína tau y tau fosforilada se correlaciona con cambios neuropatológicos típicos de la enfermedad.
Para el estudio del líquido cefalorraquídeo es necesaria una punción lumbar, técnica considerada invasiva y produce cefaleas en el 5% de los casos.
E) MARCADORES GENETICOS.
Se ha demostrado que existe un componente genético familiar de la enfermedad de Alzheimer, que tiene como razón la alteración de determinados genes.,Los marcadores genéticos son segmentos del ADN con una ubicación física identificable (locus) en un cromosoma, cuya herencia genética se puede averiguar.
En los casos de Alzheimer esporádico o tardío también se ha demostrado un componente genético, pero en estos casos sólo indica un riesgo mayor de padecer la enfermedad.
F) ELECTROENCEFALOGRAMA.
Al igual que el electrocardiograma registra la actividad eléctrica del corazón, el electroencefalograma registra la del cerebro.
Se colocan electrodos en el cuero cabelludo y los impulsos se envían a un dispositivo.
¿En qué se basa?
La actividad eléctrica cerebral que recoge el EEG es un reflejo de la actividad sináptica de ciertas neuronas. Podemos analizar las ondas alfa y theta generadas en ciertas regiones cerebrales y que se relacionan con la enfermedad. De momento, es una prueba inespecífica que está en desarrollo.
¿SABÍAS QUE…?
El diagnóstico en vida del paciente, en realidad, es muy difícil debido a la ausencia de marcadores específicos. Sólo es posible realizar un diagnóstico de “posible Alzheimer”.
El diagnóstico definitivo se realiza post-mortem por análisis topográfico. Se hace utilizando signos histológicos basados en las placas seniles relacionadas con la edad y en los ovillos neurofibrilares en la corteza cerebral.
¿Conoces nuestros Libros para Deterioro Cognitivo?
Disponibles en PDF
REFERENCIAS BIBLIOGRÁFICAS
-Alzheimer´s Association (2006). Información básica sobre la Enfermedad de Alzheimer: Qué es y que se puede hacer. Alz.org
-Alzfae.org
-Archibaldo D. (2003). Alzheimer´s Disease. Revista Chilena de Neuropsiquiatría v.41 supl2.
-Ricardo F. Allegri, Raúl L. Arizaga, Claudia V. Bavec, Liliana P. Colli, Ignacio Demey, María C. Fernández, Silvina A. Frontera, María L. Garau, Julio J. Jiménez, Ángel Golimstok, Janus Kremer, Edith Labos, Carlos A. Mangone, Juan A. Ollari, Galeno Rojas, Omar Salmini, Jorge A. Ure, Daniel R. Zuin (Junio 2011). -Enfermedad de Alzheimer: Guía práctica clínica. Neurología Argentina vol. 3 num.2.
-Lladó Plarrumaní A. (2018). Biomarcadores de líquido cefalorraquídeo en la enfermedad de Alzheimer. Informaciones Psiquiátricas nº232.